Indhold
I tråd med sin mission gør Redaktionen for MedTvoiLokony alt for at levere pålideligt medicinsk indhold understøttet af den nyeste videnskabelige viden. Det ekstra flag "Tjekket indhold" angiver, at artiklen er blevet gennemgået af eller skrevet direkte af en læge. Denne to-trinsbekræftelse: en medicinsk journalist og en læge giver os mulighed for at levere indhold af højeste kvalitet i overensstemmelse med den aktuelle medicinske viden.
Vores engagement på dette område er blandt andet blevet påskønnet af Journalistforbundet for Sundhed, som tildelte Redaktionen for MedTvoiLokony den ærefulde titel af den Store Pædagog.
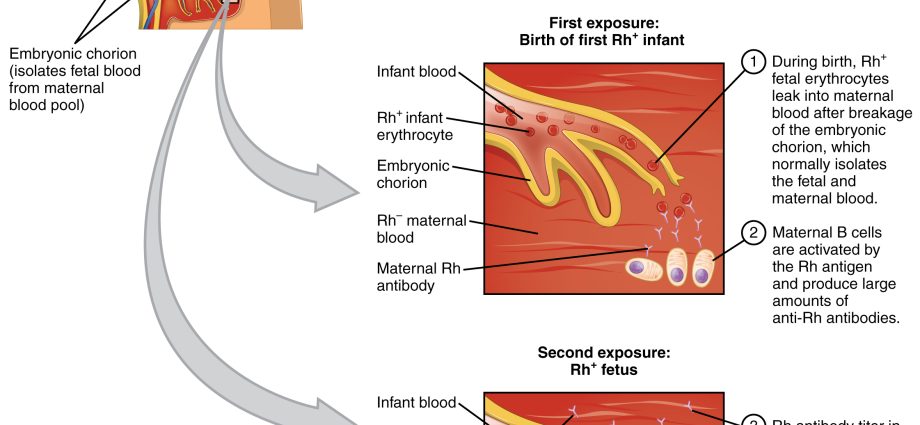
En neonatal hæmolytisk sygdom er en tilstand forårsaget af en uforenelighed (konflikt) i Rh-faktor eller AB0-blodgrupper mellem mor og foster. Lidelsen forårsager produktion af antistoffer i moderens blod, som igen fører til nedbrydning af de røde blodlegemer hos fosteret og den nyfødte. Den farligste form for hæmolytisk sygdom er gulsot.
Et par ord om den nyfødtes hæmolytiske sygdom …
Lidelsen er relateret til en serologisk konflikt, altså en situation, hvor moderens blodgruppe er forskellig fra barnets blodgruppe. Hæmolytisk sygdom forårsager produktion af antistoffer i moderens blod, som nedbryder de røde blodlegemer hos fosteret og den nyfødte. Den farligste form for sygdommen er svær neonatal gulsot, forårsaget af hurtigt stigende niveauer af bilirubin i blodet og udvikling af anæmi. Når bilirubinniveauet overstiger en vis tærskel, kan det beskadige hjernen, kendt som gulsot i testiklerne i bunden af hjernenhvilket resulterer – hvis barnet overlever – psykofysisk underudvikling. I øjeblikket er den serologiske konflikt ikke så stort et problem som i det XNUMX. århundrede.
Årsagerne til den nyfødtes hæmolytiske sygdom
Alle har en bestemt blodgruppe, og under normale forhold producerer en sund krop ikke antistoffer mod sine blodceller. Rh + blodgruppen producerer ikke antistoffer mod denne faktor, altså anti-Rh. Ligeledes producerer kroppen af en patient med blodgruppe A ikke anti-A-antistoffer. Denne regel gælder dog ikke for gravide kvinder, derfor er den nyfødtes hæmolytiske sygdom forårsaget af en konflikt mellem barnets blod og de antistoffer, som moderen producerer. For at sige det enkelt: moderens blod er allergisk over for barnets blod. En gravid kvindes antistoffer kan krydse moderkagen (i den nuværende eller næste graviditet) og angribe barnets blodceller. Konsekvensen er så barnets hæmolytiske sygdom.
Symptomer og former for et barns hæmolytiske sygdom
Den mildeste form for hæmolytisk sygdom er overdreven ødelæggelse af barnets blodceller. Et barn er født med anæminormalt ledsaget af en forstørret milt og lever, men dette udgør ikke en trussel mod hans liv. Med tiden forbedres blodbilledet betydeligt, og barnet udvikler sig ordentligt. Det skal dog understreges, at anæmi i nogle tilfælde er alvorlig og kræver specialistbehandling.
En anden form for hæmolytisk sygdom der er svær gulsot. Din baby ser ud til at være helt rask, men begynder at udvikle gulsot den første dag efter fødslen. Der er en meget hurtig stigning i bilirubin, som er ansvarlig for hudens gule farve. Gulsot er en stor fare, fordi dens koncentration over et vist niveau har en giftig effekt på barnets hjerne. Det kan endda føre til hjerneskade. Hos børn med gulsot observeres kramper og overdreven muskelspændinger. Selvom et barn bliver reddet, kan gulsot have alvorlige konsekvenser, for eksempel kan et barn miste hørelsen, lide af epilepsi og endda have svært ved at tale og holde balancen.
Den sidste og mest alvorlige form for hæmolytisk sygdom hos den nyfødte er generaliseret føtal hævelse. Som et resultat af ødelæggelsen af babyens blodceller af moderens antistoffer (stadig i fosterlivets fase), forstyrres cirkulationen af den nyfødte, og permeabiliteten af dens kar øges. Hvad betyder det? Væsken fra blodkarrene slipper ud til tilstødende væv, hvorved der dannes indre ødemer i vigtige organer, såsom bughinden eller perikardialsækken, der omgiver hjertet. Samtidig udvikler det lille barn anæmi. Desværre er føtal hævelse så alvorlig, at den oftest fører til fosterdød, mens den stadig er i livmoderen eller lige efter fødslen.
Diagnostik af den nyfødtes hæmolytiske sygdom
Typisk vil en gravid kvinde gennemgå screeningstest for at identificere tilstedeværelsen af anti-RhD eller andre lige så relevante antistoffer. Normalt, i graviditetens første trimester, udføres antiglobulintesten (Coombs-testen), hvis barnets forældre er RhD-inkompatible. Selvom resultatet er negativt, gentages testen hvert trimester og en måned før fødslen. Til gengæld er et positivt testresultat en indikation for at forlænge diagnosen og udføre tests af typen og titeren af antistoffer. Lav antistoftiter (under 16) kræver kun konservativ behandling, dvs. månedlig monitorering af antistoftiteren. På den anden side kræver diagnosen høje antistoftitere (over 32) mere invasiv behandling. En indikation for dette er også identifikation af navlestrengsvenen dilatation, hepatomegali og fortykket placenta på ultralyd. Derefter udføres aminopunktur og cordocentese (indhentning af en føtal blodprøve til testning). Disse tests gør det muligt nøjagtigt at vurdere, hvor fremskreden føtal anæmi er, at vurdere blodtypen og tilstedeværelsen af passende antigener på blodcellerne. Normaliserede resultater kræver, at testen gentages efter et par uger.
Behandlingen påbegyndes, når der konstateres alvorlig anæmi. Desuden udføres en PCR-metode, som bekræfter tilstedeværelsen af D-antigenet. Manglen på dette antigen udelukker forekomsten af hæmolytisk sygdom hos fosteret.
Hæmolytisk sygdom hos nyfødte – behandling
Behandling af lidelser involverer hovedsageligt intrauterin eksogen blodtransfusion under ultralydsvejledning. Blodet gives ind i karlejet eller ind i fosterets bughule. 3-4 transfusionscyklusser er nødvendige for fuldstændig blodudveksling. Behandlingen bør fortsættes, indtil fosteret er i stand til at leve uden for livmoderen. Derudover anbefaler lægerne at afslutte graviditeten til maksimalt 37 uger. Efter fødslen har den nyfødte ofte behov for albumintransfusioner og fototerapi, i mere alvorlige tilfælde udføres erstatning eller komplementær transfusion. Udover behandling er sygdomsforebyggelse også vigtig.
Hæmolytisk sygdom hos den nyfødte - profylakse
Hæmolytisk sygdomsprofylakse kan være specifik og uspecifik. Den første er at undgå kontakt med fremmed blod og at følge reglerne for gruppekompatibel blodtransfusion efter krydsmatchning. Den anden er til gengæld baseret på påføring af anti-D immunoglobulin 72 timer før den forventede blodlækage, det vil sige:
- under fødslen,
- i tilfælde af abort,
- i tilfælde af blødning under graviditet,
- som følge af invasive procedurer udført under graviditet,
- under ektopisk graviditetsoperation.
Som intra-graviditetsprofylakse hos Rh-negative kvinder med negative antiglobulintestresultater anvendes administration af anti-D-immunoglobuliner (i 28. graviditetsuge). Den næste dosis immunglobuliner gives først efter barnets fødsel. Denne metode sikrer kun én, nærmeste graviditet. Hos kvinder, der planlægger endnu flere børn, anvendes immunprofylakse igen.