Indhold
Behandling af astma
DETastma er ofte en kronisk sygdom som kræver regelmæssig behandling, selv mellem angreb. Det lægemidler at kontrollere astma giver ikke en endelig kur. De gør vejrtrækningen lettere ved at øge åbningen af bronkierne (bronkodilatation) og reducere betændelse. De fleste af dem bliver fanget af inhalation, som giver dem mulighed for at handle hurtigt, med færrest mulige bivirkninger. Lægen forsøger også at give den mindste dosis medicin til symptomkontrol med den bedste tolerance af behandlingen.
På trods af behandlingernes effektivitet undlader 6 ud af 10 personer med astma at kontrollere deres symptomer. Hovedårsagerne er dårlig forståelse af sygdommen, frygt for Bivirkninger og glemmer medicin. Bivirkningerne af behandlinger ved indånding er imidlertid minimale i forhold til risiciene forbundet med alvorlige og hyppige astmaanfald.
Astmabehandling: forstå alt på 2 min
Teknisk indånding. Anvendelsen af inhalatorer virker enkel, men det kræver en bestemt teknik for at være effektiv. Men mindre end halvdelen af astmatikere bruger deres inhalator korrekt67. De forskellige inhalatorer (doseringsmålte inhalatorer, tørpulverinhalatorer og forstøver) har hver en bestemt anvendelsesform. Lægen og apoteket kan forklare dig de rigtige handlinger. |
- Afmålte aerosoler. Du skal ryste aerosolen godt og holde den lodret. Efter langsomt at have tømt lungerne, skal du trække vejret langsomt og meget dybt ind gennem din mund, hvilket udløser aerosolen i løbet af det første sekund af inspiration. Du skal derefter holde vejret i 5 til 10 sekunder og derefter trække vejret langsomt ud.
- Tørpulverinhalatorer (f.eks. Turbuhaler®). Disse systemer er enklere at bruge, fordi de ikke kræver koordinerende inspiration og triggering. Du skal inhalere så hårdt og hurtigt som muligt, blokere din vejrtrækning i 10 sekunder og ånde ud af inhalatoren.
- Indåndingskamre. De bruges med en doseringsinhalator til børn under 8 år og ældre. Hos små børn foretages indånding med en ansigtsmaske, som skal holdes i ansigtet i mindst 6 rolige vejrtrækninger.
Mennesker med astma opfordres i stigende grad til at overvåge deres respiratoriske tilstand. For eksempel mennesker med alvorlig astma, kan måle deres maksimale ekspiratoriske flow derhjemme (spidsflow) for selv at tilpasse deres behandling efter resultaterne. Uddannelse skal have været taget på forhånd.
lægemidler
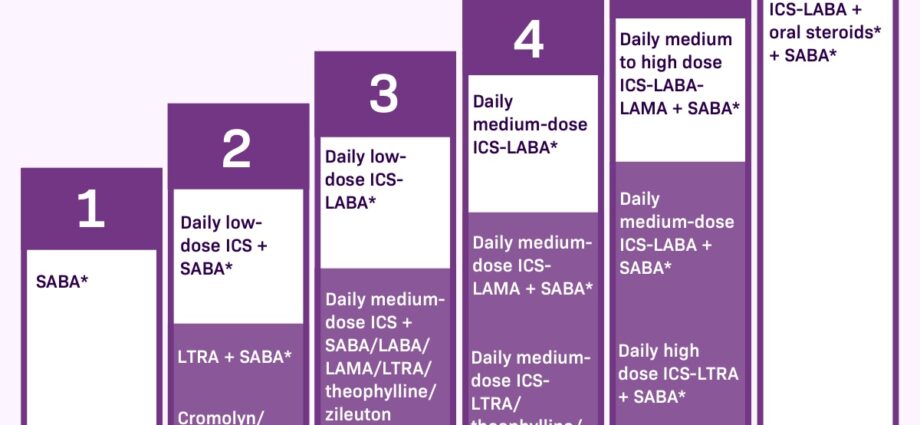
Der er 2 kategorier af lægemidler at kontrollere astmasymptomer. Den første, kaldet krise eller redningsmedicin, bør tages i tilfælde af symptomer. De har en øjeblikkelig lindring, men dæmper ikke betændelsen i bronkierne.
Andre lægemidler er kontrol eller baggrundsbehandling. De bør tages hver dag, selv i mangel af åndedrætsbesvær, så snart astma er moderat og vedvarende. De gør det muligt at reducere betændelsen i bronkierne og at rumme angrebene. Hvis det ikke tages regelmæssigt, stiger hyppigheden og sværhedsgraden af angreb, ligesom behovet for redningsmedicin øges.
Mange mennesker med astma forstår ikke helt forskellen mellem krise behandling , kontrol behandling. Sørg for at forstå, hvad hver af dine lægemidler er til, og hvor ofte du skal bruge dem. |
Krise (eller redning) behandling
Krisemedicin omtales med forskellige vilkår, herunder bronkodilatatorer hurtigtvirkende eller beta2-agonister kortvirkende. De bruges kun til at lindre symptomerne på et angreb (hoste, tæthed i brystet, hvæsen og åndenød) eller før træning i astma ved anstrengelse. Ved mild, intermitterende astma kan anfaldsterapi være den eneste nødvendige medicin.
Disse stoffer inkluderer salbutamol ((Ventoline®, Ventilastin®, Airomir®, Apo-Salvent®, Novo Salmol®) eller terbutalin (Bricanyl®). De tages ved indånding og udvider luftvejene meget hurtigt, 1 til 3 minutter. Der er få bivirkninger, hvis de bruges lejlighedsvis, men i høje doser kan de forårsage rystelser, nervøsitet og hurtig hjerterytme. Når du føler behov for at tage det ofte (normalt mere end 3 gange om ugen), betyder det, at astma ikke er tilstrækkeligt kontrolleret. Det er derefter nødvendigt at ty til baggrundslægemidler til behandling af betændelsen.
For en med astma er det vigtigt altid at have deres bronchodilatator med sig, da et astmaanfald kan ske overalt. Det skal tages ved de første symptomer på et angreb og vente mindst 30 sekunder mellem 2 inhalationer. |
Ipratropiumbromid indånding (sjældent). Det er et antikolinerge middel, der blokerer virkningen af et kemikalie, der får muskler i luftvejene til at trække sig sammen. Mindre effektiv end inhalerede beta2 -agonister, bruges den undertiden i tilfælde af intolerance over for dem. Det tager 1 til 2 timer for maksimal effekt.
Lægemidler som en grundlæggende (kontrol) behandling
I modsætning til beslaglæggelsesmedicin eller redningsmedicin lindrer DMARDs (kontrol) medicin ikke umiddelbart symptomerne. De virker langsomt og er effektive på lang sigt til at reducere betændelse og hyppigheden af anfald. Derfor er det vigtigt at tage dem dagligt.
Kortikosteroider. Kortikosteroider reducerer betændelse i luftvejene og dermed produktionen af slim. De tages normalt i små doser som inhalering (spray) dagligt (f.eks. Alvesco® og Pulmicort®). Lægen ordinerer den lavest effektive dosis muligt. De kan også tages som tabletter ved svær astma i en kort periode på et par dage (eksempel: prednisolon, methylpredinosolon). Uanset om de tages ved indånding eller i tabletter, fungerer de på samme måde, men indånding giver mulighed for meget lavere doser, en meget mere lokaliseret handling og derfor færre bivirkninger. Denne klasse af lægemidler er den mest effektive til at kontrollere astma. Deres effekt mærkes efter et par dages brug.
bivirkninger
Taget ved indånding og i moderate doser, kortikosteroider har få bivirkninger, selvom det er taget i lang tid. Hæshed og hæshed eller udseendet af dalens lilje (eller candidiasis, forårsaget af gærdannelse af hvide pletter på tungen) er de mest almindelige bivirkninger. Derfor bør du skylle munden efter inhalation af hver dosis. Kortikosteroid-tabletter har stærkere langsigtede bivirkninger (svækkelse af knoglerne, øget risiko for grå stær osv.). De er forbeholdt tilfælde af alvorlig astma, der er forbundet med andre behandlinger.
Langtidsvirkende bronkodilatatorer. Disse ordineres i kombination, når inhalerede kortikosteroider alene ikke er tilstrækkelige til at kontrollere astmasymptomer. Det beta2-agonister langtidsvirkende forårsager bronkodilatation i 12 timer. Deres effektivitet kan være hurtig på 3 til 5 minutter som formoterol® (ex Foradil®, Asmelor®) eller langsommere efter 15 minutter som salmeterol (Serevent®). De bruges i kombination med et kortikosteroid. Der er inhalatorer, der kombinerer de to typer lægemidler som Seretide® (fluticasome / salmeterol). Kombinationer med formoterol (Symbicort®, Innovair® og Flutiform®) kan også bruges som redningsmedicin, selvom de også virker på betændelse på lang sigt.
Antileukotrienerne. Tages oralt reducerer de betændelse forårsaget af leukotriener, stoffer, der bidrager til den inflammatoriske reaktion. I Frankrig er en antileukotriener tilgængelig: montelukast (Singulair®). I Canada er der også lezafirlukast (Accolate®). De kan bruges alene eller i kombination med inhalerede kortikosteroider. De er indiceret til at forhindre astma ved træning, ved mild astma, til personer, hvis astma ikke kontrolleres af inhalerede kortikosteroider alene, og for dem, der misbruger deres spray.
Theophyllin. Det er den ældste af bronchodilatatorer (f.eks .: Theostat®). Det bruges sjældent i dag, fordi effektiv dosering uden bivirkninger er svær at finde. Det kan ordineres som en tablet til at tage med aftensmaden til mennesker, der har svært ved at tage sprayerne.
Anti-immunglobulin E. Denne klasse af lægemidler er beregnet til at behandle alvorlig allergisk astma hos mennesker, hvis astma er vanskelig at kontrollere med andre behandlinger. Omalizumab (Xolair®) er det eneste lægemiddel i denne klasse, der er tilgængeligt i 2015. Det administreres som subkutane injektioner en eller to gange om måneden.
Det er han virkelig vigtigt at bruge en controllermedicin som anvist af din læge, selvom der ikke er symptomer. Uden regelmæssig brug vedvarer betændelse i bronkierne, og astmaanfald kan være hyppigere. |
Udtalelsen fra lægen, Dr. Annabel Kerjan pulmolog:
Når en person har astma, bør de ikke acceptere at have symptomer uden at gøre noget. Du bør for eksempel ikke tolerere åndenød, en lille hoste, vejrtrækningsbesvær om natten. Sygdommen skal ikke have lov til at udvikle sig, for hvis vi trætter af den uden at behandle den, fordi den kan nedbryde bronkerne over tid, hvilket fører til en permanent forværring af symptomerne og i alvorlige tilfælde hyppige sekundære infektioner og hospitalsindlæggelser. Det er bedre at finde den mindste effektive behandling hos din læge.
Dette er især vigtigt for forældre til børn med astma. De er ofte tilbageholdende med at give medicin til deres børn, og det er forståeligt. Men i dette tilfælde tager de fejl. Disse børn skal have mulighed for at udvikle deres respiratoriske kapital ordentligt for at have det tilgængeligt i voksenalderen. Og så sover et barn, der har tegn på ubehandlet astma, dårligt, har svært ved sport og vokser mindre godt. Mens han med behandlingen føler sig bedre og bevarer sine bronchi for fremtiden.